فیزیوتراپی دایان » فیزیوتراپی اندامها » فیزیوتراپی لگن » فیزیوتراپی شکستگی لگن
فیزیوتراپی شکستگی لگن
- مرکز فیزیوتراپی دایان
- آخرین به روزرسانی در ۲۶ آبان ۱۴۰۴



شکستگی لگن، یکی از جدیترین و ناتوانکنندهترین آسیبهای اسکلتی-عضلانی است که بهویژه در افراد سالمند، میتواند پیامدهای گستردهای بر سلامت جسمی، روانی و استقلال فردی داشته باشد. این آسیب، که اغلب در نتیجه سقوط، تصادفات رانندگی یا در موارد ضعف استخوانی شدید (پوکی استخوان) رخ میدهد، نه تنها با درد شدید و محدودیت حرکتی قابل توجه همراه است، بلکه میتواند منجر به بیتحرکی طولانیمدت، افزایش خطر عوارض ثانویه و حتی مشکلات روحی مانند افسردگی و از دست دادن اعتماد به نفس شود.
پس از تشخیص دقیق شکستگی و انجام مداخلات پزشکی اولیه (که بسته به نوع و شدت شکستگی ممکن است شامل جراحی برای تثبیت داخلی با پلاک و پیچ، تعویض مفصل، یا در موارد نادر، درمانهای غیرجراحی مانند گچگیری یا کشش باشد)، فیزیوتراپی شکستگی لگن به عنوان سنگ بنای اصلی فرآیند بهبودی و بازگشت به عملکرد، نقشی بیبدیل و حیاتی ایفا میکند. این شاخه تخصصی از فیزیوتراپی، فراتر از کاهش صرف درد، با هدف بازگرداندن تحرک، تعادل، قدرت عضلانی، الگوی صحیح راه رفتن و در نهایت، استقلال و اعتماد به نفس بیمار، یک برنامه جامع و فازبندی شده را ارائه میدهد.
این مطلب شما را با آناتومی لگن، دلایل و انواع شایع شکستگیهای آن، اهمیت و اهداف فیزیوتراپی شکستگی لگن در هر مرحله از بهبودی، توصیههای مراقبتی در منزل و راهکارهای پیشگیری از سقوطهای آتی آشنا خواهد کرد.
- 1. آشنایی با آناتومی لگن و مفصل ران: چرا شکستگی لگن اینقدر مهم و پیچیده است؟
- 2. دلایل شایع و عوامل خطر شکستگی لگن: چه کسانی بیشتر در معرض خطرند؟
- 3. طبقهبندی و انواع شایع شکستگیهای لگن: شناخت بهتر برای درمان مؤثرتر
- 4. درمان اولیه شکستگی لگن: از لحظه تشخیص تا اتاق عمل
- 5. نقش حیاتی و چندوجهی فیزیوتراپی در بهبودی شکستگی لگن: اهداف کلیدی و بنیادین
- 6. فیزیوتراپی شکستگی لگن در فاز حاد (روزهای ۱ تا ۷ پس از جراحی یا شروع درمان): سنگ بنای بهبودی
- 7. فیزیوتراپی شکستگی لگن در فاز تحت حاد (هفتههای ۲ تا ۶-۸): گامهای استوارتر به سوی بهبودی
- 8. فیزیوتراپی شکستگی لگن در فاز پیشرفته و بازگشت به عملکرد (هفتههای ۶-۸ تا ۱۲ و پس از آن): بازیابی استقلال کامل
- 9. برنامه نگهدارنده، پیشگیری از سقوط مجدد و نقش حیاتی فیزیوتراپی دایان
- 10. فیزیوتراپی دایان: همراه تخصصی شما از اولین گام شکستگی لگن تا آخرین مراحل پیشگیری و حفظ سلامتی
- 11. شکستگی لگن، چالشی قابل غلبه با فیزیوتراپی هدفمند
آشنایی با آناتومی لگن و مفصل ران: چرا شکستگی لگن اینقدر مهم و پیچیده است؟
برای درک اهمیت و پیچیدگی شکستگیهای لگن، آشنایی با ساختار آناتومیکی این ناحیه ضروری است:
- استخوان لگن (Pelvic Bone): یک ساختار حلقوی شکل و بسیار محکم است که از به هم پیوستن سه استخوان اصلی در هر طرف (ایلیوم، ایسکیوم و پوبیس) تشکیل شده و ستون فقرات را به اندامهای تحتانی متصل میکند. این استخوان از ارگانهای داخلی محافظت کرده و محل اتصال عضلات مهمی است.
- استخوان ران (Femur): بلندترین و قویترین استخوان بدن است. بخش بالایی آن که در شکستگیهای لگن درگیر میشود، شامل:
- سر استخوان ران (Femoral Head): بخش گویمانند که با حفره استابولوم در لگن مفصل میشود.
- گردن استخوان ران (Femoral Neck): ناحیه باریک بین سر و تنه استخوان ران که به دلیل زاویهدار بودن و تحمل نیروهای زیاد، مستعد شکستگی است.
- تروکانتر بزرگ و کوچک (Greater and Lesser Trochanters): دو برجستگی استخوانی در قسمت بالایی تنه استخوان ران که محل اتصال عضلات مهم سرینی و خمکننده ران هستند.
- مفصل ران (Hip Joint): یک مفصل گوی و کاسهای (Ball-and-Socket) بسیار پایدار و در عین حال متحرک است که از قرار گرفتن سر استخوان ران در داخل حفره استابولوم لگن تشکیل میشود. این مفصل نقش کلیدی در تحمل وزن و تمامی حرکات پا دارد.
- خونرسانی به سر استخوان ران: این ناحیه، بهویژه گردن فمور، خونرسانی نسبتاً آسیبپذیری دارد. شکستگی در این ناحیه میتواند به عروق خونی آسیب رسانده و خطر نکروز آواسکولار (مرگ بافت استخوانی به دلیل نرسیدن خون) را افزایش دهد.
- عضلات مهم اطراف لگن و ران: گروه بزرگی از عضلات، مفصل ران را احاطه کرده و مسئول حرکت و پایداری آن هستند، از جمله عضلات سرینی (گلوتئال ماکسیموس، مدیوس و مینیموس)، عضلات خمکننده ران (ایلیوپسواس)، عضلات چهار سر ران، همسترینگ، اداکتورها (نزدیککنندهها) و ابداکتورها (دورکنندهها). قدرت و هماهنگی این عضلات برای عملکرد طبیعی لگن و راه رفتن ضروری است.
دلایل شایع و عوامل خطر شکستگی لگن: چه کسانی بیشتر در معرض خطرند؟
شکستگی لگن میتواند در هر سنی رخ دهد، اما برخی عوامل خطر، احتمال وقوع آن را به طور قابل توجهی افزایش میدهند:
- سقوط: شایعترین علت شکستگی لگن، بهویژه در افراد بالای ۶۵ سال. با افزایش سن، عواملی مانند کاهش تراکم استخوان، ضعف عضلانی، اختلالات تعادل، مشکلات بینایی، عوارض جانبی برخی داروها (مانند داروهای خوابآور یا کاهنده فشار خون) و وجود خطرات محیطی در منزل (مانند فرشهای لغزنده، نور کم، نبود دستگیره) همگی میتوانند خطر سقوط و در نتیجه شکستگی لگن را افزایش دهند.
- پوکی استخوان (Osteoporosis): یک بیماری خاموش که با کاهش تراکم و کیفیت استخوان، آن را شکننده و مستعد شکستگی حتی با ضربات خفیف میکند. زنان پس از یائسگی و مردان مسن بیشتر در معرض پوکی استخوان قرار دارند.
- تصادفات رانندگی و ضربههای پرانرژی: در افراد جوانتر، شکستگی لگن اغلب نتیجه تروماهای شدید مانند تصادفات اتومبیل، موتورسیکلت یا سقوط از ارتفاع زیاد است.
- ضربه مستقیم در ورزشها یا درگیری فیزیکی: ورزشهای پربرخورد یا درگیریهای فیزیکی نیز میتوانند منجر به شکستگی لگن شوند.
- بیماریهای زمینهای و داروها: برخی بیماریها مانند اختلالات تیروئید، پرکاری پاراتیروئید، کمبود ویتامین D، بیماریهای مزمن کلیوی و اختلالات عصبی (مانند پارکینسون یا سکته مغزی که تعادل را تحت تأثیر قرار میدهند) و همچنین مصرف طولانیمدت برخی داروها (مانند کورتیکواستروئیدها) میتوانند خطر شکستگی لگن را افزایش دهند.
- تومورهای استخوانی یا متاستاز: در موارد نادر، تومورهای اولیه استخوان یا گسترش (متاستاز) سرطان از سایر نقاط بدن به استخوان لگن میتواند باعث ضعف ساختاری و شکستگی پاتولوژیک شود.
- جنسیت و سابقه خانوادگی: زنان بیشتر از مردان در معرض شکستگی لگن قرار دارند. همچنین، سابقه خانوادگی پوکی استخوان یا شکستگی لگن میتواند یک عامل خطر باشد.
طبقهبندی و انواع شایع شکستگیهای لگن: شناخت بهتر برای درمان مؤثرتر
“شکستگی لگن” یک اصطلاح کلی است و میتواند به شکستگی در نواحی مختلف قسمت بالایی استخوان ران یا خود استخوان لگن اشاره داشته باشد. شایعترین انواع شکستگیهایی که معمولاً تحت عنوان “شکستگی لگن” شناخته میشوند، مربوط به قسمت بالایی استخوان ران هستند:
- شکستگی گردن فمور (Femoral Neck Fracture):
- این شکستگی در ناحیه باریک بین سر کروی استخوان ران و تروکانتر بزرگ رخ میدهد و داخل کپسول مفصلی (Intracapsular) محسوب میشود.
- اهمیت: به دلیل احتمال آسیب به عروق خونی تغذیهکننده سر استخوان ران، خطر نکروز آواسکولار (Avascular Necrosis – AVN) و عدم جوش خوردن (Non-union) در این نوع شکستگی بالاست.
- درمان: بسته به میزان جابجایی شکستگی، سن بیمار و سطح فعالیت او متفاوت است. در شکستگیهای بدون جابجایی یا با جابجایی کم در افراد جوانتر، ممکن است از تثبیت داخلی با پیچ یا پین استفاده شود. در شکستگیهای با جابجایی زیاد در افراد مسن، اغلب تعویض مفصل ران (آرتروپلاستی) به صورت نیمهکامل (همیآرتروپلاستی) یا کامل (توتال هیپ آرتروپلاستی – THA) انجام میشود.
- شکستگی بینتروکانتری (Intertrochanteric Fracture):
- این شکستگی در ناحیه بین تروکانتر بزرگ و تروکانتر کوچک رخ میدهد و خارج از کپسول مفصلی (Extracapsular) است.
- اهمیت: این ناحیه خونرسانی خوبی دارد و معمولاً مشکل جوش خوردن در آن کمتر است.
- درمان: تقریباً همیشه نیاز به جراحی برای تثبیت داخلی (Internal Fixation) با استفاده از پلاک و پیچ دینامیک لگن (Dynamic Hip Screw – DHS) یا نیل داخل مدولاری (Intramedullary Nail) دارد. فیزیوتراپی معمولاً بلافاصله پس از جراحی آغاز میشود.
- شکستگی سابتروکانتری (Subtrochanteric Fracture):
- این شکستگی در ناحیهای از تنه استخوان ران، درست زیر تروکانتر کوچک، رخ میدهد.
- اهمیت: این ناحیه تحت فشارهای زیادی قرار دارد و جوش خوردن آن میتواند چالشبرانگیز باشد. اغلب در اثر ضربات بسیار شدید یا در موارد شکستگیهای پاتولوژیک دیده میشود.
- درمان: معمولاً با استفاده از نیل داخل مدولاری بلند یا پلاکهای مخصوص تثبیت میشود.
- شکستگیهای استابولوم (Acetabular Fractures):
- همانطور که در مقاله قبلی به تفصیل بحث شد، این شکستگیها مربوط به حفره مفصلی در استخوان لگن هستند و درمان و توانبخشی بسیار پیچیدهای دارند. گاهی شکستگی لگن (مثلاً گردن فمور) میتواند همراه با شکستگی استابولوم باشد. (آشنایی با فیزیوتراپی شکستگی استابولوم)
درمان اولیه شکستگی لگن: از لحظه تشخیص تا اتاق عمل
پس از وقوع شکستگی لگن، اقدامات سریع و صحیح پزشکی برای کاهش درد، جلوگیری از آسیب بیشتر و آمادهسازی بیمار برای درمان قطعی بسیار مهم است:
- تشخیص: معمولاً با معاینه بالینی و انجام رادیوگرافی ساده (X-ray) از لگن و مفصل ران تشخیص داده میشود. در موارد شکستگیهای پنهان یا برای بررسی دقیقتر، ممکن است از MRI یا CT اسکن نیز استفاده شود.
- مداخلات اولیه: شامل کنترل درد با داروهای مسکن، بیحرکت کردن نسبی اندام آسیبدیده و بررسی وضعیت عمومی بیمار (قلبی-عروقی، ریوی و سایر بیماریهای زمینهای).
- اهمیت جراحی سریع: در اکثر موارد شکستگی لگن (بهویژه شکستگیهای با جابجایی)، جراحی برای تثبیت شکستگی یا تعویض مفصل باید در اسرع وقت (ترجیحاً طی ۲۴ تا ۴۸ ساعت اول) انجام شود. تأخیر در جراحی میتواند خطر عوارضی مانند درد مزمن، عدم جوش خوردن، نکروز آواسکولار و عوارض ناشی از بیحرکتی طولانی (مانند زخم بستر، عفونت ریه و DVT) را افزایش دهد.
- انواع روشهای جراحی:
- تثبیت داخلی با جااندازی باز (Open Reduction Internal Fixation – ORIF): در این روش، جراح قطعات شکسته را جااندازی کرده و با استفاده از پیچ، پلاک، پین یا نیل آنها را در محل صحیح ثابت میکند.
- همیآرتروپلاستی (Hemiarthroplasty): تعویض نیمهکامل مفصل که در آن فقط سر و گردن استخوان ران با یک پروتز مصنوعی جایگزین میشود. حفره استابولوم دست نخورده باقی میماند. اغلب برای شکستگیهای جابجاشده گردن فمور در افراد مسن با سطح فعالیت کمتر استفاده میشود.
- توتال هیپ آرتروپلاستی (Total Hip Arthroplasty – THA): تعویض کامل مفصل ران که در آن هم سر استخوان ران و هم سطح داخلی حفره استابولوم با اجزای مصنوعی جایگزین میشوند. برای بیماران فعالتر با شکستگی گردن فمور یا در مواردی که آرتروز زمینهای نیز وجود دارد، انتخاب میشود.
- ملاحظات مهم پس از جراحی: کنترل دقیق درد، مراقبت از زخم جراحی برای جلوگیری از عفونت و شروع داروهای پیشگیریکننده از لخته شدن خون (DVT prophylaxis) از اهمیت بالایی برخوردارند.
در برخی موارد شکستگیهای شدید لگن، بهویژه در سالمندان، ترمیم استخوان امکانپذیر نیست و جراح تصمیم به تعویض مفصل میگیرد. توانبخشی در این موارد متفاوت بوده و باید بر اساس پروتکلهای فیزیوتراپی تعویض مفصل لگن انجام شود.
نقش حیاتی و چندوجهی فیزیوتراپی در بهبودی شکستگی لگن: اهداف کلیدی و بنیادین
فیزیوتراپی شکستگی لگن یک جزء جداییناپذیر و ضروری از فرآیند درمان است که باید بلافاصله پس از جراحی (اغلب در همان روز اول یا دوم) یا پس از تثبیت شکستگی در موارد درمان غیرجراحی، تحت نظر فیزیوتراپیست مجرب آغاز شود. اهداف کلیدی فیزیوتراپی عبارتند از:
- پیشگیری از عوارض پس از عمل و بیحرکتی: مانند ترومبوز ورید عمقی (DVT)، آمبولی ریه (PE)، عفونت ریه (پنومونی)، زخم بستر و آتروفی (تحلیل) شدید عضلانی.
- مدیریت مؤثر درد و تورم: با استفاده از مدالیتههای فیزیکی و آموزش تکنیکهای کاهش درد.
- حفظ و بازیابی دامنه حرکتی (ROM) مفاصل: بهویژه مفصل ران و زانو، در محدوده ایمن و طبق پروتکل جراح.
- بهبود و بازگرداندن قدرت عضلات کلیدی: شامل عضلات اطراف لگن، ران (چهار سر، همسترینگ، اداکتورها، ابداکتورها) و عضلات مرکزی بدن (Core).
- تسهیل و آموزش تحرک ایمن و زودهنگام: شامل جابجایی در تخت، نشستن، ایستادن و شروع راه رفتن با وسایل کمکی.
- بازآموزی الگوی صحیح راه رفتن (Gait Retraining).
- بهبود تعادل، هماهنگی و حس عمقی (Proprioception) برای کاهش خطر سقوط مجدد.
- دستیابی به حداکثر استقلال ممکن در انجام فعالیتهای روزمره زندگی (ADLs): مانند لباس پوشیدن، حمام کردن و حرکت در منزل.
- آمادهسازی بیمار برای بازگشت به سطح عملکردی قبلی، شامل فعالیتهای اجتماعی، تفریحی و در صورت امکان، شغلی.
- آموزش کامل به بیمار و خانواده: در مورد ماهیت آسیب، محدودیتها، برنامه تمرینی خانگی، راهکارهای ایمنی و پیشگیری از سقوط.
فیزیوتراپی شکستگی لگن در فاز حاد (روزهای ۱ تا ۷ پس از جراحی یا شروع درمان): سنگ بنای بهبودی
برخلاف تصور رایج، استراحت مطلق پس از شکستگی یا جراحی لگن نه تنها مفید نیست، بلکه میتواند بسیار مضر باشد. شروع بسیار زودهنگام فیزیوتراپی (معمولاً طی ۲۴ تا ۴۸ ساعت اول) برای جلوگیری از عوارض و تسریع بهبودی ضروری است.
اهداف اصلی فیزیوتراپی در فاز حاد:
- جلوگیری از ایجاد لخته خون (DVT) و آمبولی ریه.
- پیشگیری از عفونت ریه و بهبود عملکرد تنفسی.
- جلوگیری از تحلیل شدید عضلات (آتروفی دیسیوز).
- کاهش درد و تورم.
- حفظ دامنه حرکتی مفاصل در محدوده مجاز.
- آمادگی برای نشستن، ایستادن و راه رفتن با وسایل کمکی.
- بازسازی اعتماد به نفس حرکتی اولیه بیمار.
✅ تمرینات و مداخلات اولیه پیشنهادی در فاز حاد (تحت نظر فیزیوتراپیست و با هماهنگی جراح):
- تمرینات تنفسی عمیق: نفس عمیق از بینی و بازدم آهسته از دهان، ۵ تا ۱۰ بار، هر ساعت. استفاده از اسپیرومتر انگیزشی (دستگاهی برای تشویق تنفس عمیق) در بیماران بستری.
- تمرینات پمپ مچ پا (Ankle Pumps) و حرکات دورانی مچ پا: حرکت فعال بالا و پایین و چرخش مچ هر دو پا، ۲۰ بار در هر ساعت بیداری، برای بهبود گردش خون و جلوگیری از DVT. در صورت نیاز و برای بیماران با ریسک بالای DVT، ممکن است از “کامپرشن تراپی“ متناوب نیز استفاده شود.
- تمرینات ایزومتریک (انقباض بدون حرکت مفصل):
- انقباض عضلات چهار سر ران (Quad Sets): فشار دادن پشت زانو به تخت و سفت کردن عضله ران برای ۵-۱۰ ثانیه.
- انقباض عضلات سرینی (Gluteal Sets): سفت کردن عضلات باسن برای ۵-۱۰ ثانیه.
- انقباض ملایم عضلات همسترینگ: فشار دادن پاشنه پا به تخت.
- حرکات دامنه حرکتی ملایم (در محدوده مجاز و بدون درد):
- خم و راست کردن زانو در حالت خوابیده (Heel Slides): لغزاندن پاشنه پا روی تخت به سمت باسن و سپس صاف کردن پا (در صورت اجازه جراح).
- دور کردن و نزدیک کردن ملایم مفصل ران (Hip Abduction/Adduction): در حالت خوابیده به پشت، با زانوی صاف، پا را کمی به خارج و سپس به داخل حرکت دهید (در محدوده بسیار کم و کنترلشده).
- آموزش وضعیتدهی صحیح در تخت: بهویژه در بیماران با تعویض مفصل ران، استفاده از بالش ابداکشن (بالش مخصوص بین پاها) برای جلوگیری از حرکات نامناسب (مانند روی هم انداختن پاها) ضروری است.
- نشستن لبه تخت (Dangling) و سپس نشستن روی صندلی: معمولاً از روز اول یا دوم پس از جراحی، با کمک فیزیوتراپیست، بیمار تشویق به نشستن لبه تخت با پاهای آویزان و سپس انتقال به صندلی میشود. ابتدا برای چند دقیقه و سپس به تدریج افزایش مییابد.
- شروع راه رفتن با وسایل کمکی (واکر یا عصای زیربغل): تحت نظر مستقیم فیزیوتراپیست و با رعایت دقیق دستورات جراح در مورد میزان تحمل وزن مجاز (Weight-Bearing Status). این میتواند از عدم تحمل وزن (NWB) تا تحمل وزن کامل در حد تحمل (WBAT) متغیر باشد. فیزیوتراپیست الگوی صحیح راه رفتن و استفاده از وسیله کمکی را آموزش میدهد.
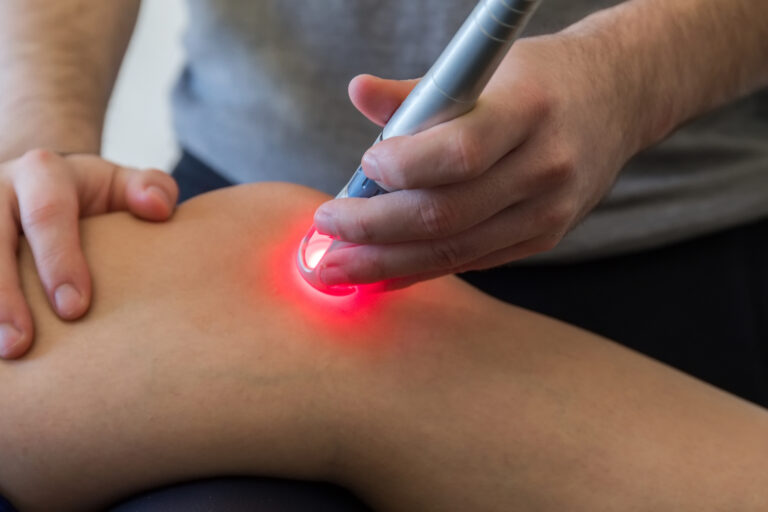
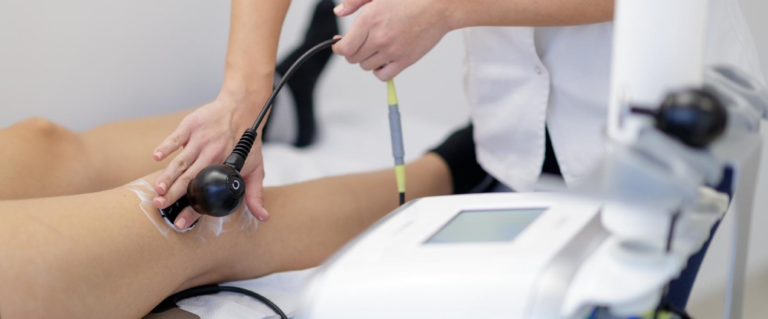
- مدیریت درد و تورم: علاوه بر دارو، استفاده از یخ به طور متناوب. همچنین در فیزیوتراپی از دستگاههای “الکتروتراپی (TENS، IFC)” برای کاهش درد و در صورت نیاز، “لیزر درمانی“ یا “مگنت تراپی” با دوز پایین برای کنترل التهاب و درد استفاده میشود.
⛔ هشدارهای مهم و اقدامات احتیاطی در فاز حاد:
- جلوگیری از افت فشار خون وضعیتی (Orthostatic Hypotension): هنگام تغییر وضعیت از خوابیده به نشسته یا ایستاده، این کار باید به آرامی و با مکث انجام شود.
- رعایت دقیق محدودیتهای حرکتی پس از تعویض مفصل ران (THA Precautions):
- عدم خم کردن مفصل ران بیش از ۹۰ درجه (مثلاً در هنگام نشستن روی صندلی کوتاه یا خم شدن برای پوشیدن جوراب).
- عدم چرخاندن پای جراحی شده به داخل (Internal Rotation).
- عدم روی هم انداختن پاها یا نزدیک کردن بیش از حد پای جراحی شده به خط وسط بدن (Adduction past midline).
- در شکستگیهای گردن فمور که با پیچ تثبیت شدهاند، چرخش شدید پا به خارج یا داخل ممکن است ممنوع باشد.
- همیشه به دستورات خاص جراح خود و راهنمایی فیزیوتراپیست توجه کنید.
توصیههایی برای تیم مراقبت و خانواده در این مرحله:
- کمک در انجام تمرینات ساده مانند پمپ مچ پا و تمرینات تنفسی.
- اطمینان از مصرف منظم داروهای مسکن طبق دستور پزشک برای تسهیل همکاری بیمار در فیزیوتراپی.
- کمک در جابجایی ایمن و رعایت محدودیتها.
- تشویق بیمار و حفظ روحیه مثبت.
فیزیوتراپی شکستگی لگن در فاز تحت حاد (هفتههای ۲ تا ۶-۸): گامهای استوارتر به سوی بهبودی
پس از گذر از فاز حاد و با شروع فرآیند ترمیم استخوان، بیمار وارد مرحله توانبخشی اولیه یا فاز تحت حاد میشود. تمرکز در این مرحله بر افزایش تدریجی تحمل وزن، بهبود دامنه حرکتی مفصل ران، تقویت عضلات کلیدی لگن و ران، بازآموزی الگوی صحیح راه رفتن و بهبود تعادل است.
چرا این مرحله اهمیت فوقالعادهای دارد؟ اگر تمرینات فیزیوتراپی در این مرحله به درستی و با پشتکار انجام نشوند، بیمار در معرض خطر عوارض جدی قرار میگیرد، از جمله:
- چسبندگی و خشکی مفصل ران (Hip Joint Stiffness/Contracture).
- ضعف شدید و پایدار عضلات سرینی (گلوتئالها) و چهار سر ران که منجر به لنگیدن و مشکل در راه رفتن میشود.
- تعادل ضعیف و افزایش خطر سقوط مجدد.
- شکلگیری الگوی راه رفتن غلط و جبرانی که میتواند منجر به درد در سایر مفاصل (زانو، کمر) شود.
✅ تمرینات و اقدامات کلیدی در فاز تحت حاد (تحت نظر فیزیوتراپیست):
- تمرینات دامنه حرکتی فعال و فعال کمکی (Active & Active-Assisted ROM):
- هدف: جلوگیری از خشکی مفصل و بهبود انعطافپذیری.
- خم کردن و باز کردن مفصل ران در حالت خوابیده به پشت یا نشسته (در محدوده مجاز، اغلب تا ۹۰ درجه فلکشن در ابتدا).
- دور کردن (Abduction) و نزدیک کردن (Adduction) پا از خط میانی بدن.
- حرکات چرخشی ملایم (در صورت اجازه جراح).
- در صورت نیاز به بهبود سریعتر دامنه حرکتی، ممکن است از “تکارتراپی“ برای گرم کردن و افزایش انعطافپذیری بافتهای نرم اطراف مفصل قبل از تمرینات استفاده شود.
- تمرینات تقویتی پیشرونده:
- ادامه و پیشرفت تمرینات ایزومتریک.
- شروع تمرینات ایزوتونیک (با حرکت مفصل) با مقاومت سبک:
- بلند کردن مستقیم پا (Straight Leg Raise – SLR) به جلو، به پهلو و به پشت (در حالت خوابیده).
- تقویت عضله واستوس مدیالیس (VMO) در حالت نشسته (باز کردن چند درجه آخر زانو).
- کشش ملایم عضلات همسترینگ و چهار سر ران.
- تمرینات با استفاده از کشهای مقاومتی (TheraBand) برای تقویت اداکتورها، ابداکتورها و عضلات سرینی.
- از “NMES (بخشی از الکتروتراپی)” میتوان برای تسهیل انقباض و تقویت عضلات ضعیف شده چهار سر یا سرینی استفاده کرد. همچنین، “دستگاههای بازتوانی پیشرفته” (مانند دستگاه پرس پا با مقاومت قابل تنظیم) میتوانند برای تقویت کنترلشده و هدفمند به کار روند.
- تمرینات تعادلی ایستا و پویا:
- ایستادن روی هر دو پا با چشم باز و سپس چشم بسته (با احتیاط و حمایت).
- انتقال وزن از یک پا به پای دیگر.
- تمرین نیمهاسکوات با حمایت از صندلی یا دیوار.
- شروع تمرینات ایستادن روی یک پا با حمایت.
- از تجهیزات تمرینات تعادلی (مانند تخته تعادل، دیسک تعادلی، سطوح ناپایدار) برای به چالش کشیدن و بهبود سیستم تعادلی بیمار استفاده میشود.
- آموزش راه رفتن ایمن و پیشرفتهتر با واکر، عصای زیربغل یا عصای معمولی:
- راه رفتن با تحمل وزن بیشتر (Partial Weight Bearing – PWB) طبق دستور جراح و پیشرفت به سمت تحمل وزن کامل در حد تحمل (WBAT).
- تمرکز بر بهبود الگوی راه رفتن، طول گام متقارن و کاهش لنگش.
- آموزش بالا و پایین رفتن از پلهها با استفاده از شعار معروف: “پای سالم (خوب) ابتدا از پله بالا میرود، پای آسیبدیده (بد) ابتدا از پله پایین میآید.”
- تمرینات هوازی ملایم:
- استفاده از دوچرخه ثابت با ارتفاع زین تنظیمشده و مقاومت کم.
- راه رفتن روی سطح صاف در کلینیک یا منزل با مسافت و سرعت تدریجاً افزایشی.
- تمرینات پله با ارتفاع کوتاه و با حمایت.
- مدیریت درد و التهاب مداوم: در صورت نیاز، “لیزر درمانی”، “اولتراسوند تراپی”، “مگنت تراپی” یا “تکارتراپی” برای کنترل علائم باقیمانده استفاده میشود.
🟠 فعالیتهای روزمره و نکات مهم در این مرحله:
- توانایی نشستن روی صندلی استاندارد (با رعایت محدودیت ۹۰ درجه فلکشن ران در صورت THA).
- اجتناب از چرخشهای داخلی یا خارجی شدید مفصل ران.
- استفاده از صندلی توالت بلند در منزل برای رعایت محدودیتها.
- تشویق به استقلال بیشتر در انجام کارهای شخصی.
همراهی خانواده و تیم درمان در این فاز:
- کمک در ایجاد محیط امن در منزل برای جلوگیری از سقوط.
- نظارت بر انجام صحیح تمرینات خانگی.
- بررسی علائم هشداردهنده مانند افزایش درد، تورم، قرمزی یا ترشح از محل زخم جراحی.
- تشویق بیمار و حفظ انگیزه او برای ادامه مسیر توانبخشی، که گاهی میتواند طولانی و خستهکننده باشد.
فیزیوتراپی شکستگی لگن در فاز پیشرفته و بازگشت به عملکرد (هفتههای ۶-۸ تا ۱۲ و پس از آن): بازیابی استقلال کامل
هدف کلی در این مرحله، رساندن بیمار به حداکثر سطح عملکردی ممکن، راه رفتن مستقل و بدون درد و بازگشت به فعالیتهای معنادار زندگی است.
✅ تمرینات و اقدامات کلیدی در فاز پیشرفته:
- راه رفتن بدون ابزار کمکی و بهبود کیفیت راه رفتن:
- در صورتی که بیمار در هفتههای قبل توانسته وزن را به طور کامل روی پای آسیبدیده تحمل کند و از تعادل و قدرت کافی برخوردار باشد، میتواند به تدریج استفاده از عصا یا واکر را کنار بگذارد.
- تمرینات راه رفتن پیشرفته:
- راه رفتن در مسیر صاف با تمرکز بر تقارن گامها، سرعت و استقامت.
- تمرین عبور از موانع سبک (مانند میله یا پله کوتاه).
- راه رفتن به طرفین (Side-stepping) و به عقب (Backward walking).
- تمرین راه رفتن با چرخش به طرفین (Turn training) و راه رفتن در مسیرهای منحنی.
- راه رفتن روی سطوح مختلف (نرم، ناهموار) در صورت ایمن بودن.
- تمرینات تعادل پیشرفته و پویا:
- ایستادن روی یک پا به مدت طولانیتر (مثلاً ۱۵-۳۰ ثانیه) بدون حمایت.
- راه رفتن پاشنه به پنجه (Tandem walking).
- ایستادن و انجام حرکات روی سطوح ناپایدار (تخته تعادلی، فوم، BOSU بال) تحت نظر فیزیوتراپیست.
- تمرینات تعادلی با استفاده از توپ تمرینی (Swiss Ball) در حالت نشسته یا ایستاده (با احتیاط).
- تمرینات مقاومتی پیشرفته و عملکردی:
- افزایش مقاومت در تمرینات قبلی با استفاده از وزنههای سنگینتر، کشهای مقاومتی قویتر یا دستگاههای بدنسازی.
- تمریناتی مانند اسکوات کاملتر، لانژ (با رعایت محدودیتهای حرکتی)، استپ آپ و استپ داون.
- بالا رفتن از پلهها بدون استفاده از نرده و حتی با حمل وزن اضافه سبک در دستها.
- تمرینات عملکردی برای بازگشت به زندگی روزمره (ADLs):
- تمرین نشستن و برخاستن از صندلیهای با ارتفاع مختلف بدون کمک دست.
- تمرین بلند کردن وسایل سبک از روی زمین با رعایت اصول صحیح حرکت کمر و لگن.
- حمل اشیای سبک در مسیر مشخص برای شبیهسازی فعالیتهای خانه.
- تمرین ورود و خروج ایمن به خودرو.
- آمادهسازی برای بازگشت به فعالیتهای شغلی، رانندگی و تفریحی:
- ارزیابی نیازهای خاص شغلی و طراحی تمرینات مرتبط.
- ارزیابی آمادگی برای رانندگی (پس از تأیید پزشک).
- برنامهریزی برای بازگشت تدریجی به فعالیتهای تفریحی کمبرخورد مانند پیادهروی، شنا یا دوچرخهسواری.
- برای موارد مقاوم تاندینوپاتی یا درد مزمن ناشی از بافت اسکار، ممکن است از “شاکویو تراپی” استفاده شود. همچنین “سوزن خشک (Dry Needling) / الکترواکوپانکچر” و “بایوفیدبک” برای بهینهسازی عملکرد عضلات و کاهش درد به کار میروند.
🟠 نکات تغذیهای و اهمیت مکملها در این مرحله: در کنار تمرینات، تغذیه مناسب نقش بسیار مهمی در ترمیم استخوان و بازسازی عضلات دارد:
- کلسیم و ویتامین D: مصرف روزانه حداقل ۱۲۰۰ میلیگرم کلسیم و ۸۰۰ تا ۱۰۰۰ واحد بینالمللی ویتامین D برای سلامت استخوان ضروری است. منابع غذایی خوب کلسیم شامل لبنیات کمچرب، بادام، کلم بروکلی و سایر سبزیجات برگ سبز تیره است. ویتامین D از طریق نور خورشید و منابع غذایی مانند ماهیهای چرب و تخممرغ تأمین میشود.
- پروتئین کافی: برای بازسازی و تقویت عضلات، مصرف پروتئین با کیفیت بالا (حدود ۱.۲ تا ۱.۵ گرم به ازای هر کیلوگرم وزن بدن در روز) توصیه میشود. منابع خوب شامل گوشت، مرغ، ماهی، تخم مرغ، لبنیات و حبوبات است.
- سایر مواد مغذی: ویتامین C، منیزیم، روی و ویتامین K نیز در سلامت استخوان و ترمیم بافت نقش دارند.
- استفاده از مکملها: در صورت نیاز و با تجویز پزشک، ممکن است مکملهای کلسیم، ویتامین D یا سایر مواد مغذی برای کمک به تسریع بهبودی تجویز شوند.
چالشهای روانی و راهکارهای مقابله با آنها در مسیر بهبودی: روند بهبودی پس از شکستگی لگن میتواند طولانی باشد و برخی بیماران ممکن است با چالشهای روحی مواجه شوند:
- ترس از راه رفتن و سقوط مجدد (Fear of Falling): این یک ترس شایع و قابل درک است. فیزیوتراپیست با افزایش تدریجی سختی تمرینات تعادلی و آموزش راهکارهای ایمنی به غلبه بر این ترس کمک میکند.
- احساس بیحوصلگی، ناامیدی یا کاهش انگیزه: به دلیل طولانی بودن دوره درمان.
- احساس وابستگی به دیگران و از دست دادن استقلال. پیشنهادها برای مقابله با این چالشها:
- مشاوره روانشناسی: در صورت نیاز، صحبت با یک روانشناس یا مشاور میتواند بسیار مفید باشد.
- حمایت اجتماعی: حمایت خانواده، دوستان و سایر افرادی که تجربه مشابهی داشتهاند.
- تعیین اهداف کوتاهمدت و قابل اندازهگیری: دستیابی به اهداف کوچک میتواند انگیزه را افزایش دهد (مثلاً “تا آخر این هفته بتوانم ۱۰ متر بدون عصا راه بروم”).
- مشارکت در فعالیتهای گروهی (در صورت امکان): تمرین با دیگران میتواند انگیزه را بیشتر کند.
برنامه نگهدارنده، پیشگیری از سقوط مجدد و نقش حیاتی فیزیوتراپی دایان
✅ برنامه نگهدارنده پس از اتمام فیزیوتراپی اصلی: پس از دستیابی به اهداف اصلی توانبخشی (معمولاً پس از هفته ۱۲ تا ۱۶ یا بیشتر)، کار تمام نشده است. مرحله نگهداری از دستاوردها و مهمتر از آن، پیشگیری از آسیب و سقوط مجدد آغاز میشود.
اهداف این مرحله:
- حفظ و ارتقاء دامنه حرکتی و انعطافپذیری مفاصل.
- تثبیت و افزایش بیشتر قدرت و استقامت عضلات لگن، ران و مرکزی بدن.
- تقویت و به چالش کشیدن مداوم سیستم تعادلی و چابکی.
- بازگشت ایمن و کامل به فعالیتهای شغلی، اجتماعی و تفریحی مورد علاقه.
- آموزش و نهادینه کردن راهکارهای پیشگیری از سقوط در زندگی روزمره.
✅ تمرینات نگهدارنده توصیهشده (به صورت منظم و مادامالعمر):
- پیادهروی منظم روزانه: حداقل ۳۰ دقیقه در بیشتر روزهای هفته.
- استفاده از دوچرخه ثابت یا الیپتیکال: برای حفظ سلامت قلبی-عروقی و استقامت عضلات.
- ادامه تمرینات کششی: بهویژه برای عضلات همسترینگ، چهار سر ران، سرینی و خمکنندههای ران.
- ادامه تمرینات تقویتی: حداقل ۲-۳ بار در هفته، شامل تمریناتی مانند اسکوات کنترلشده، لانژ سبک، بالا و پایین رفتن از پلهها و تمرینات با کش مقاومتی.
- ادامه تمرینات تعادلی: مانند ایستادن روی یک پا، راه رفتن پاشنه به پنجه، یا تمرین روی سطوح نرم (با احتیاط).
🟠 اقدامات کلیدی پیشگیرانه از سقوط در خانه و محیط اطراف:
- ایمنسازی محیط خانه:
- حذف یا ثابت کردن فرشها و قالیچههای لغزنده.
- جمعآوری سیمهای برق و سایر موانع از مسیرهای رفت و آمد.
- اطمینان از نور کافی در تمام قسمتهای خانه، بهویژه راهروها، پلهها و سرویس بهداشتی (استفاده از چراغ خواب در شب).
- نصب دستگیرههای کمکی در حمام، کنار توالت و در راهپلهها.
- استفاده از کفپوشهای ضد لغزش در حمام و آشپزخانه.
- استفاده از کفش مناسب: پوشیدن کفشهای راحت، اندازه، با پاشنه کوتاه و تخت و با اصطکاک مناسب (کفی ضد لغزش)، هم در داخل و هم در خارج از منزل.
- معاینه منظم بینایی و شنوایی.
- بازبینی داروها با پزشک: برخی داروها میتوانند باعث سرگیجه یا خوابآلودگی و افزایش خطر سقوط شوند.
- اجتناب از عجله و انجام حرکات ناگهانی.
- استفاده از وسایل کمکی (عصا یا واکر) در صورت نیاز، بهویژه در محیطهای ناآشنا یا لغزنده.
- اجتناب از حمل بارهای سنگین یا بالا رفتن از نردبان یا چهارپایه بدون اطمینان از ایمنی.
فیزیوتراپی دایان: همراه تخصصی شما از اولین گام شکستگی لگن تا آخرین مراحل پیشگیری و حفظ سلامتی
فیزیوتراپی دایان در پاسداران به عنوان یکی از مراکز پیشرو و تخصصی در زمینه توانبخشی آسیبهای اسکلتی-عضلانی، بهویژه شکستگیهای لگن و سایر مفاصل پایینتنه، خدمات جامع و کاملاً فردیسازی شدهای را ارائه میدهد که تمامی مراحل از فاز حاد پس از جراحی تا برنامه نگهدارنده و پیشگیری از سقوط را پوشش میدهد.
خدمات ویژه ما در مرکز فیزیوتراپی دایان شامل:
- ارزیابی دقیق و جامع عملکرد لگن، تعادل، قدرت عضلانی و الگوی راه رفتن توسط فیزیوتراپیستهای مجرب و متخصص.
- طراحی برنامه تمرینی کاملاً شخصیسازی شده بر اساس نوع شکستگی، روش درمان، سن، سطح فعالیت و اهداف فردی بیمار.
- استفاده از طیف وسیعی از دستگاههای پیشرفته و تکنولوژیهای روز دنیا برای تسریع روند بهبودی، کاهش درد و افزایش کارایی درمان، از جمله:
- دستگاه CPM (حرکت غیرفعال مداوم) برای حفظ دامنه حرکتی.
- انواع دستگاههای الکتروتراپی (TENS، IFC، FES/NMES) برای کنترل درد و تحریک عضلانی.
- لیزر پرتوان و لیزر درمانی (LLLT) برای کاهش التهاب و تسریع ترمیم بافت.
- تکارتراپی برای گرمای عمقی و بهبود گردش خون.
- مگنتتراپی برای کمک به ترمیم استخوان و کاهش درد.
- شاکویو تراپی برای مشکلات تاندونی مزمن.
- اولتراسوند تراپی برای اثرات ضد التهابی و ترمیمی.
- کامپرشن تراپی و وازترین برای کنترل تورم.
- بایوفیدبک و نوروفیدبک برای بازآموزی عضلات.
- سوزن خشک (Dry Needling) و الکترواکوپانکچر برای آزادسازی نقاط ماشهای.
- تجهیزات پیشرفته بازتوانی و تمرینات تعادلی.
- آموزش کامل و دقیق راه رفتن با واکر، عصای زیربغل و عصای معمولی و تمرینات پیشرفته برای بهبود تعادل و پیشگیری از سقوط.
- پشتیبانی مستمر و پیگیری وضعیت بیمار در تمام مراحل توانبخشی تا اطمینان از دستیابی به بهترین نتیجه ممکن و بازگشت کامل به زندگی عادی و مستقل.
- امکان ارائه خدمات فیزیوتراپی در منزل (هوم ویزیت) برای افراد مسن، بیمارانی که محدودیت حرکتی شدید دارند، یا در مراحل اولیه پس از جراحی که مراجعه به کلینیک دشوار است.
☎️ برای دریافت مشاوره و نوبتدهی، با شماره تلفنهای ۰۲۱۲۲۷۸۶۰۴۹ – ۰۹۱۲۸۳۴۰۵۳۶ تماس بگیرید.
شکستگی لگن، چالشی قابل غلبه با فیزیوتراپی هدفمند
فیزیوتراپی شکستگی لگن یک مسیر درمانی و توانبخشی بلندمدت، چالشبرانگیز اما در نهایت بسیار امیدوارکننده و اثربخش است. نقش کلیدی و محوری فیزیوتراپی در این مسیر، کمک به بیمار برای بازیابی حداکثر استقلال عملکردی، کاهش درد و ناتوانی، تقویت هدفمند عضلات، بهبود تعادل و الگوی راه رفتن و مهمتر از همه، پیشگیری از سقوط مجدد و حفظ کیفیت زندگی است. با انتخاب یک مرکز فیزیوتراپی حرفهای و مجهز مانند کلینیک فیزیوتراپی دایان، تعهد به برنامه درمانی و ادامه دادن تمرینات حتی پس از اتمام دوره رسمی توانبخشی، میتوان کیفیت زندگی را به سطح مطلوب بازگرداند و با اطمینان بیشتری به استقبال آینده رفت. کلینیک فیزیوتراپی دایان، همراه مطمئن شما در هر گام از این مسیر مهم خواهد بود.
بفرست برای کسی که نیاز داره ببینه . . .
بیشتر در این رابطه بخوانید
آخرین مقالات در فیزیوتراپی دایان